肺癌手術二三事
- 肺臟腫瘤是否惡性腫瘤需先接受腫瘤組織切片,並經病理科醫師針對所獲取的腫瘤組織進行完整化驗,才能確認
- 肺臟惡性腫瘤是否能夠開刀切除,端視術前腫瘤影像所評估的腫瘤臨床分期
- 肺臟惡性腫瘤進行根除性切除手術後,是否追加全身性治療,端視腫瘤檢體化驗的病理分期
- 以電腦斷層進行影像追蹤為主,檢查頻率視腫瘤病理分期而定
什麼情況需要接受肺癌手術?
要回答這個問題前,需要先了解肺臟病灶到底有哪幾種,哪些肺臟病灶需要進行進一步組織確診及後續肺癌手術計畫,以下是相關說明:
毛玻璃病灶、肺結節、肺腫瘤
毛玻璃病灶、肺結節及肺腫瘤都是在形容腫瘤在電腦斷層上的影像特色:
‧毛玻璃病灶:代表病灶的密度比周圍正常肺組織高,影像上看起來像台灣早期窗戶的壓花玻璃,有霧霧的效果。
‧肺結節:肺臟病灶小於三公分。
‧肺腫瘤:肺臟病灶大於三公分。
這些術語不能與病灶是否為惡性劃上等號,要確定病灶是否為惡性,須進行組織切片,並送至病理科檢驗。
惡性腫瘤風險
依據美國Mount Sinai Medical Center的資料分析,當病灶達到以下大小時,確診為惡性腫瘤的風險如下:
‧0.5公分以上:一年內有3.5%確診為惡性腫瘤
‧0.6公分以上:一年內有5.5%確診為惡性腫瘤
‧0.7公分以上:一年內有7.5%確診為惡性腫瘤
‧0.8公分以上:一年內有10.4%確診為惡性腫瘤
‧0.9公分以上:一年內有13.2%確診為惡性腫瘤
當腫瘤大小超過0.7或0.8公分時,確診惡性腫瘤的風險較高,建議進行進一步診斷。
淋巴轉移風險
腫瘤越大,淋巴結轉移風險越高,進而影響預後:
‧小於1公分的腫瘤,淋巴結轉移風險約為3.8%
‧1到2公分的腫瘤,轉移風險為16.7%
‧2到3公分的腫瘤,轉移風險為19.6%
‧大於3公分的腫瘤,轉移風險達37%
若腫瘤小於1公分,即使確診為惡性,其影響預後的淋巴結轉移風險較低。
組織切片時機
根據研究,病灶大小與惡性腫瘤確診的風險密切相關,醫學建議當病灶大小達到0.7或0.8公分以上時,應積極考慮進行組織切片確定診斷。
腫瘤分期評定
‧利用影像檢查確認病灶是否可以接受根除性切除
‧心肺功能檢查評估病患最多可切除多少,且不會有呼吸上的問題
肺癌術前注意
‧學習呼吸儀(spirometry)進行肺臟復原訓練
‧術前一天半夜12:00後需禁食,禁喝水
手術計畫擬定
‧術前建立肺臟病灶的立體影像重組(3D影像重組)
‧術前針對目標肺臟病灶的電腦斷層導引定位
肺癌術後注意
‧手術傷口照護
‧止痛藥物使用 (目的在可接受的疼痛下配合胸腔復健)
‧使用呼吸儀 (spirometry)進行肺臟復原訓練
‧訓練自主咳嗽,有效移除氣道分泌物
‧觀察胸管引流狀況(有無漏氣,有無皮下氣腫,有無乳糜胸)
‧鼓勵下床活動,避免姿態性低血壓
胸腔外科醫師
吳青陽胸腔手術專科醫師
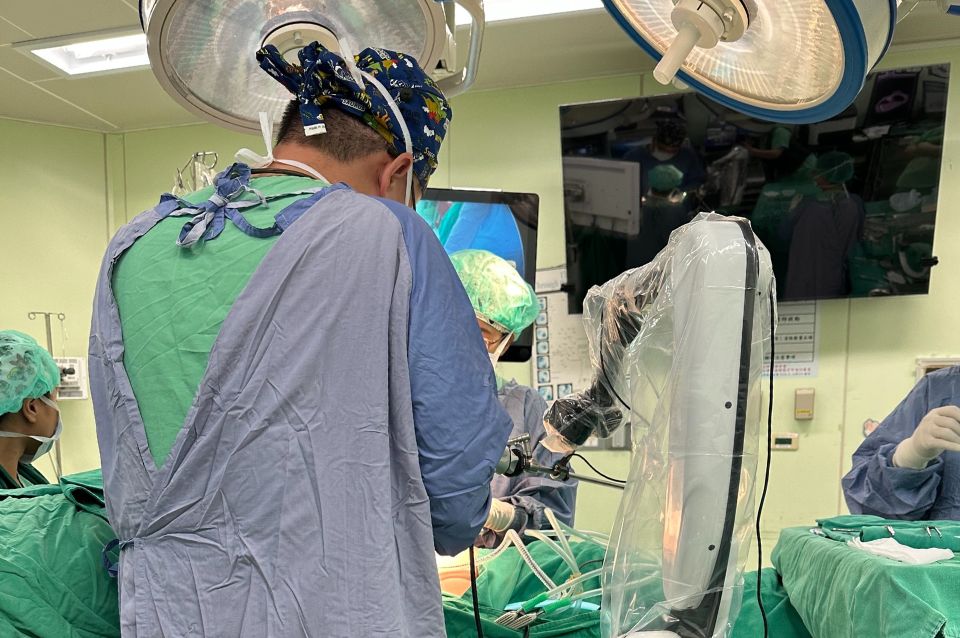
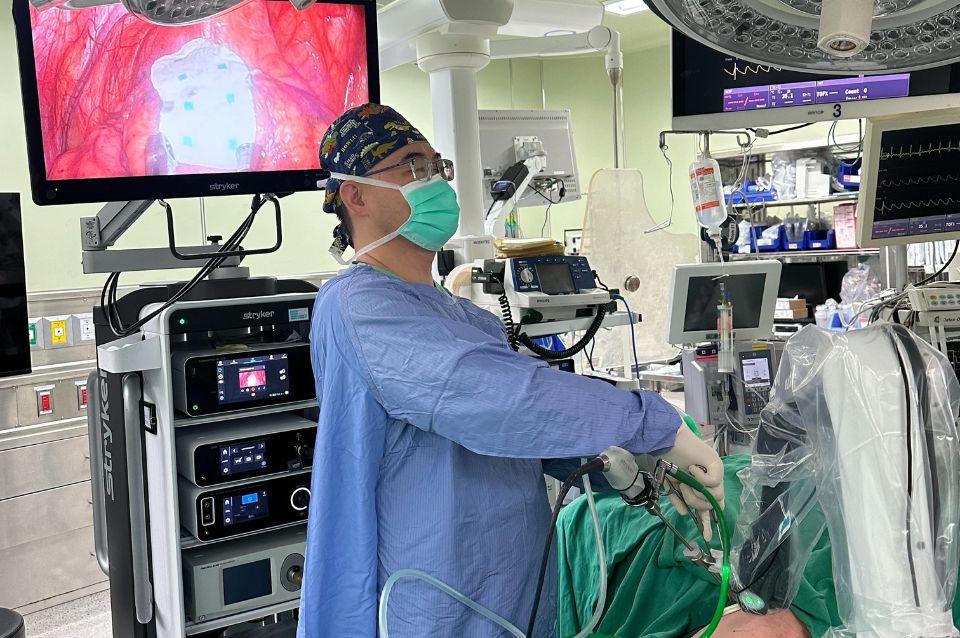
肺部手術複雜且困難度高,有著不同術式的治療方式,手術成果十分講究胸腔外科醫師的經驗與技術。
肺癌/肺臟腫瘤單孔胸腔鏡手術|肺癌/肺臟腫瘤單孔機器人手術|縱膈腔腫瘤單孔胸腔鏡手術|植入式注射座置放手術|肺臟毛玻璃病灶追蹤及後續處置
吳青陽醫師的豐富經歷
- 林口長庚醫院胸腔外科主治醫師
- 長庚大學外科副教授
- 長庚醫院外科副教授
- 台灣胸腔暨心臟血管外科學會 專科指導醫師
- 台灣胸腔外科學會 專科指導醫師

肺癌手術流程
-
 1
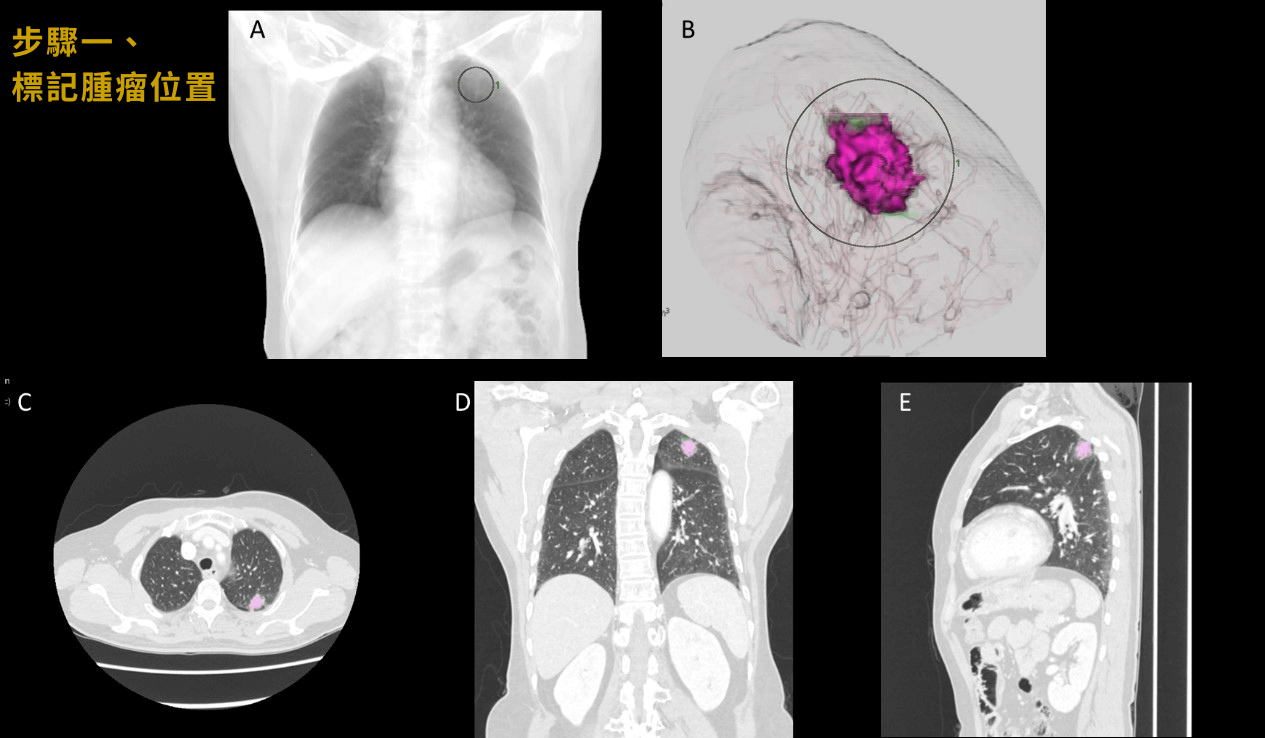
1標記腫瘤位置
在匯入電腦斷層影像後,在影像上標記肺臟腫瘤位置
-
 2
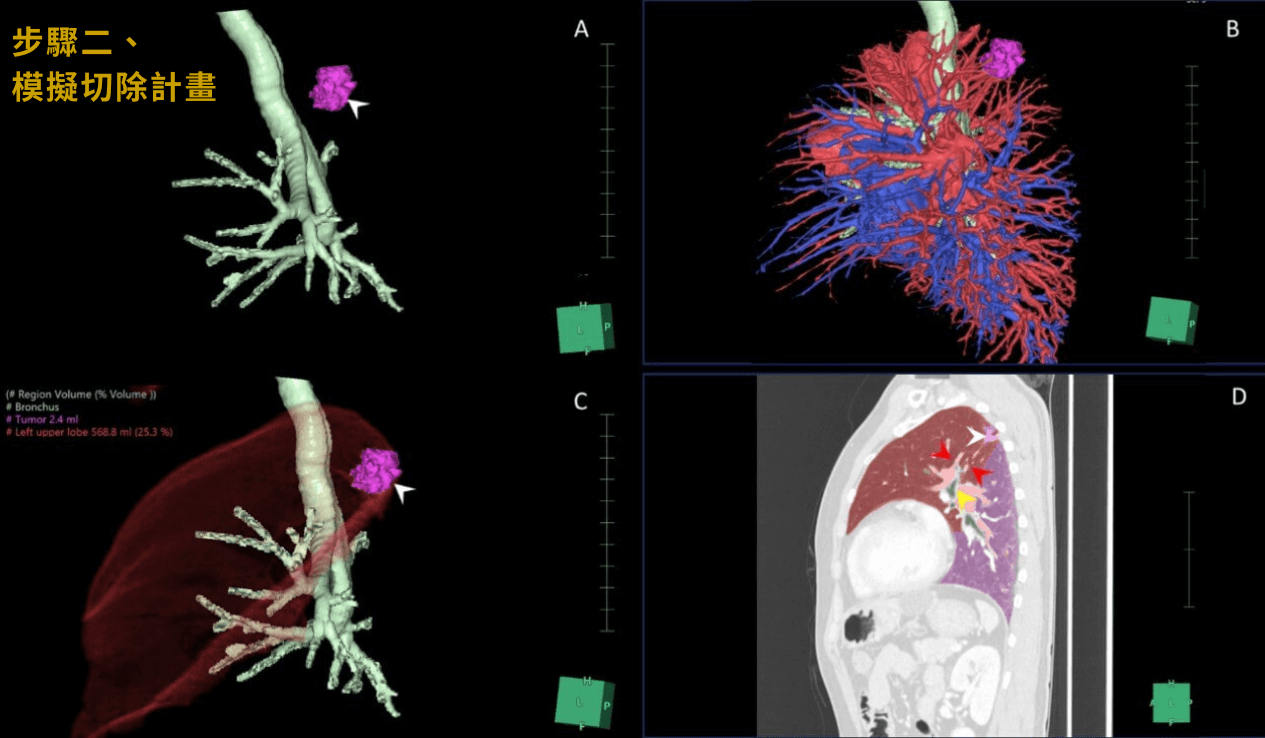
2模擬切除計畫
確認腫瘤所在肺段位置與肺段的血管,及支氣管的走向
-
 3
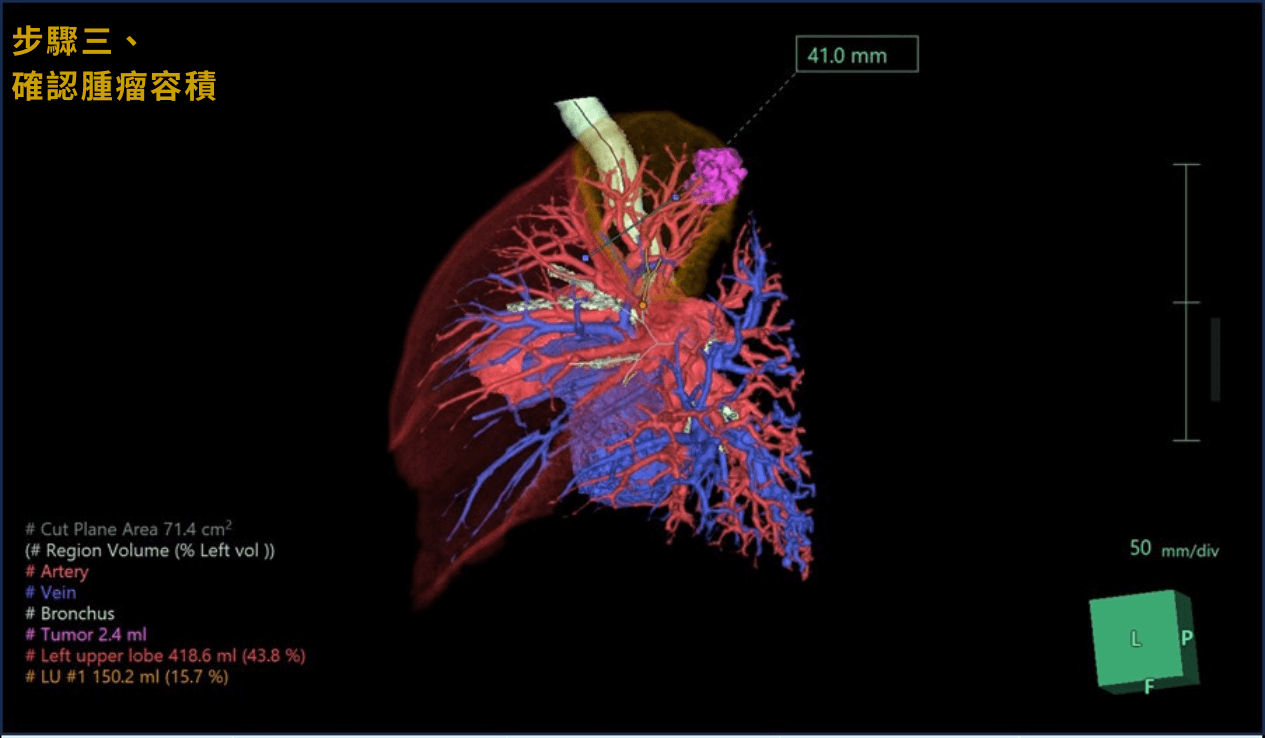
3確認腫瘤容積
腫瘤切除所需要的結紮與斷離血管確認、評估腫瘤切除容積大小
-
 4
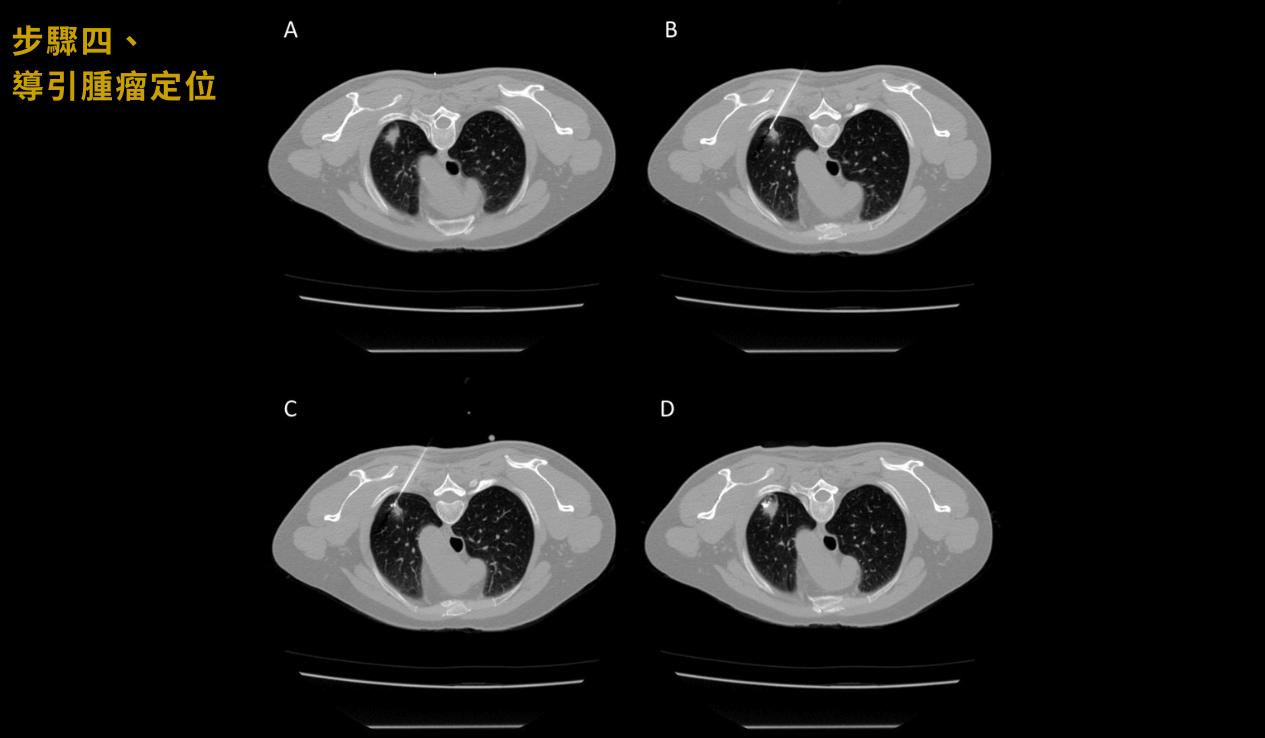
4導引腫瘤定位
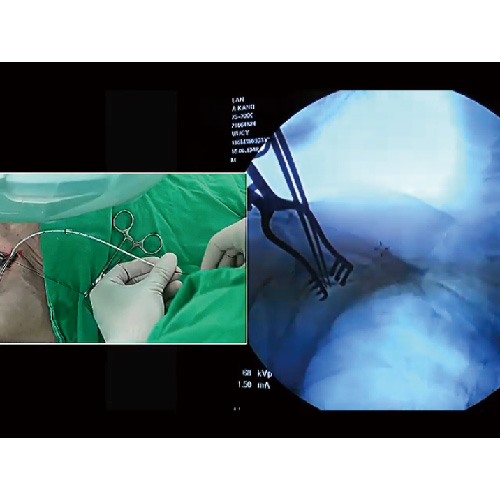
利用電腦斷層導引,以細針經皮穿刺在腫瘤所在之處,進行螢光染劑的腫瘤定位
-
 5
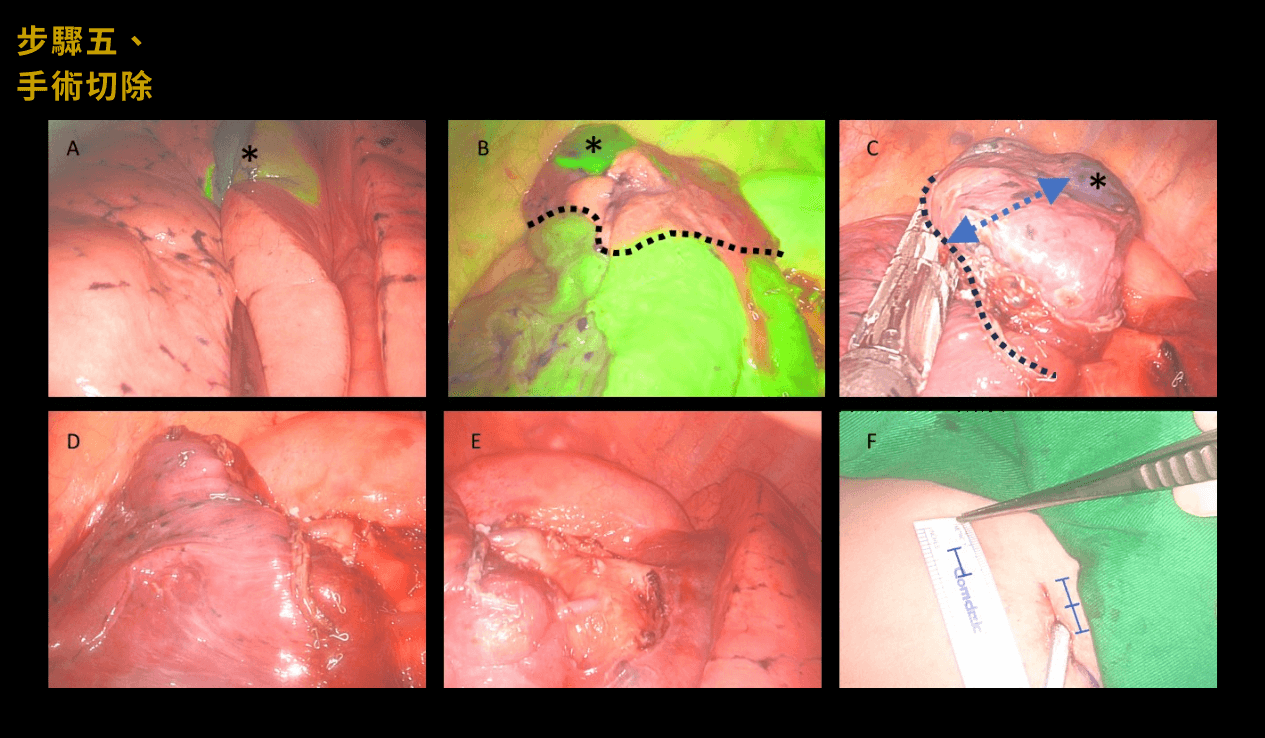
5手術切除
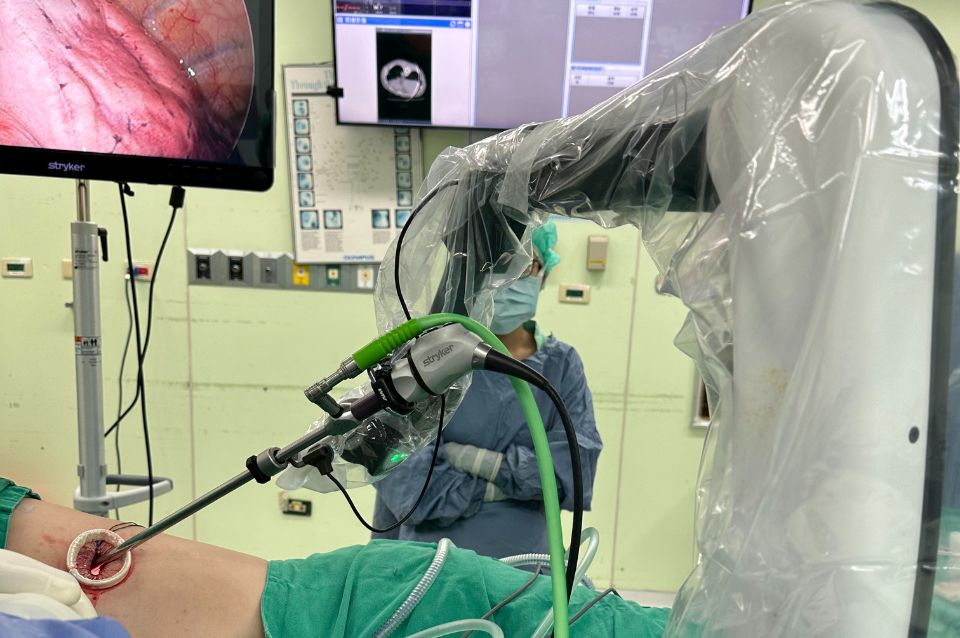
依術前個案模擬以及電腦斷層導引定位協助進行精準手術切除
肺癌手術流程圖片解說
點擊後即可放大圖片。
肺癌手術
研究與獲獎
AWARDS

台灣血管外科學會2015智慧深耕獎

美國胸腔外科學會AATSGraham Award肯定
針對不同分期,不同腫瘤微觀表現進行術後復發風險研究,可以針對不同復發風險病患擬定個人化的術後影像追蹤頻率...

台灣胸腔暨重症加護醫學會2020年度最佳論文
藉由血液腫瘤細胞術前術後的變化趨勢,提早篩選出具高復發風險的病患,並且更精準地給予需要的病患追加治療。

台灣胸腔及心臟血管外科學會2021理事長論文獎
藉由巨觀分析腫瘤在電腦斷層上的大小,及腫瘤在電腦斷層上顯示的病灶緻密度以及腫瘤微觀表現,可以構建出腫瘤惡性度的預測模型

肺癌切除手術Q&A
不同的肺癌症狀需進行不同的肺癌手術,以下將為您解答常見的肺癌手術問題:
肺癌手術術式分類有哪些?
‧依切口大小分類:微創手術/開胸手術
‧依手術操作方式分類:胸腔鏡手術/機器人手術
‧依手術切除範圍分類:楔狀切除/肺段切除/肺葉切除/全肺切除
肺癌開刀住院幾天?
肺癌開刀住院總時長約5到8天,分為術前準備時間及術後恢復時間,分別各需3-5天及2-3天。
有肺癌手術後遺症嗎?
以下為胸腔手術後遺症,多數可由保守藥物緩解:
‧胸管漏氣/胸壁皮下氣腫/頸部皮下氣腫/聲音改變
‧乳糜胸
‧肺塌陷
‧胸壁傷口疼痛,感覺異常
‧咳嗽
肺癌手術費用健保有給付嗎?
肺癌手術費用詳細細節須向醫師詢問,大致分為兩個部分:
‧住院(健保房)以及肺癌切除手術費:有健保給付
‧手術所需的特別設備及自費耗材費用:沒有健保給付
罹患肺癌卻不能開刀的原因為何?
罹患肺癌卻不能開刀的原因有兩種:
‧腫瘤擴散到胸腔重要結構、對側縱膈或鎖骨上淋巴結,或已遠端轉移(臨床分期3B或4期),無法手術完全切除。
‧雖腫瘤可切除,但病患的心肺功能無法承受手術造成的肺臟功能損失,不適合手術治療。
肺癌能接受手術切除嗎?
肺癌是否能接受手術切除需視腫瘤的輕重度,可透過相關影像進行判斷:腫瘤狀態、淋巴結侵犯及有無遠端轉移,在巨觀可見的綜合發現評定腫瘤臨床分期。
一般而言,經臨床分期判定小於肺癌三A期的病患(腫瘤侷限在同側胸腔及縱膈腔,並且沒有侵犯到胸腔內重要解剖結構)是有機會在心肺功能許可的情況下,藉由肺癌手術將腫瘤組織完全切除。
我需要接受肺癌的術後追加治療嗎?
術後是否需要追加治療取決於病理分期:
‧若為第一A1期,僅需規律回診檢查
‧若為第一A2或A3期,可選擇回診追蹤或接受追加治療
第二期或以上病患,通常需接受化療4-6個療程並規律檢查。若病理報告顯示有復發風險,如腺癌組成異常或淋巴管侵犯,可考慮追加化療。
肺癌臨床分期與病理分期有什麼差別?
肺癌臨床分期與病理分期的差別:
臨床分期
‧依賴電腦斷層、正子攝影、核磁共振進行初步評估。
‧主要評估腫瘤大小、淋巴結侵犯、遠端轉移情況。
‧分期的依據是巨觀影像表現,適合未經手術的病患。
‧影像檢查有其局限,無法完全排除微小病灶。
病理分期
‧需經手術切除腫瘤,並依據病理科顯微檢查進行微觀評估。
‧確認腫瘤微觀表現及侵犯狀況後,決定是否追加全身治療。
‧更精準地評估腫瘤嚴重度,影響後續治療計劃。
肺癌手術成功率高嗎?
肺癌手術風險取決於病患有無嚴重內科共病症,心肺功能好壞等因素,會有相對應的內科專科醫師及麻醉科會做好術前準備,以提升肺癌手術成功率。
在完整的術前評估下,絕大多數腫瘤可完整切除下來。術中發現有腫瘤轉移,導致必須改變治療計畫的風險小於1%,且病患也不會在術後出現呼吸很喘的症狀。
手術術式若需進行肺臟血管夾紮及斷離,出現血管損傷的風險約為1%,一旦發生,有可能需要開胸進行血管修補。
媒體報導
 自由健康網
自由健康網
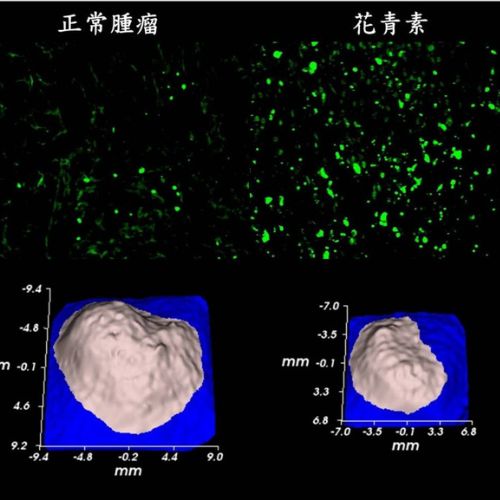
嘉大攜手林口長庚 突破大細胞肺癌治療困境
林口長庚醫院胸腔外科醫師吳青峰、吳青陽團隊,攜手投入大細胞肺癌治療研究,經2年多實驗成果,顯著發現1種花青素Cyanidin 3-O-glucoside可有效抑制大細胞肺癌腫瘤增長...
吳青陽醫師獲 ASCVTS 2016 的 AATS Graham Award
吳青陽醫師在大會規定的 12 分鐘內(10 分鐘論文研究報告 + 2 分鐘 Q&A),在 Originality、Future Application、Contents、Logicality、Presentation 等 5 項評比項目表現優異,獲得 AATS Graham Award...

吳青陽醫師團隊,比較三種 CT 引導技術應用於肺部病灶定位之研究,獲 European Journal of Radiology 刊登!
吳青陽醫師團隊展開研究,收集 2019 年 9 月至 2021 年 8 月期間,共 418 位肺部病變的患者,並對電腦斷層掃描(CT)引導的肺部病灶定位技術:金屬線定位、染料紋身定位...

吳青陽醫師團隊,關於腫瘤護理人員透過 3D 模擬訓練以提升使用植入式靜脈導管意願之研究,獲 Seminars in Oncology Nursing 刊登!
植入式靜脈導管無法直接被護理人員肉眼辨識,只能透過手動觸摸來識別。這種缺乏可視性的狀況,可能導致臨床流程操作不當。為了減少這些操作風險,吳青陽醫師團隊設計了一個互動視覺訓練課程和 3D 模擬器供參與者使用,並給予問卷評估課程的效果...

吳青陽醫師植入式注射座研究文章,獲 medicine 刊登!
吳醫師根據文獻、自己的臨床經驗,制訂了一個「標準流程 (standard algorithm)」來評估「最佳進入血管 (best entry vessel)」,並長時間根據這方法來協助患者...

吳青陽醫師之肺癌研究文章,獲 medicine 刊登!
在吳青陽醫師的經驗中,還是有不少的患者復發非小細胞肺癌。於是,吳醫師與其團隊,回顧 2005 到 2011 年共 356 位第一期肺癌患者,其五年復發率為 41.1%,收集其特性...

吳青陽醫師團隊,關於小於兩公分的肺腺癌預後研究,獲 Journal of the Formosan Medical Association 刊登!
吳致瑩與吳青陽醫師團隊,預計使用回溯性研究,看看是否有獨特的預後因子,在臨床上有應用價值。研究回溯了台中榮總與長庚醫院 2007 到 2015 的病例,診斷為 2 公分以下的肺腺癌...

吳青陽醫師團隊,以手術後血液中的循環腫瘤細胞,預測肺癌復發之研究,獲 Diagnostics 刊登!
吳青陽醫師團隊,經常作肺癌手術,於是他們思考到,如果能利用 CTC 的變化(而非絕對數目),去預測患者手術後會不會復發,或許能對患者...

吳青陽醫師關於中央靜脈導管之尖端置放位置的研究,獲 medicine 刊登!
吳醫師研究 346 個案例後發現,有 221 例 (63.9%) 為 nonmigration group、有 67 例 (19.4%) 為 peripheral movement group、有 58 例 (16.8%) 為 central movement group...

吳青陽醫師研發新型「植入式人工注射座」之論文,獲 Journal of Biomedical Materials Research Part B: Applied Biomaterials 刊登!
吳青陽醫師對植入式人工注射座 (intravenous port) 有深入的系列研究與豐富的臨床經驗,除了探討相關合併症、提出改善策略,在本篇論文中吳醫師進一步研發新的注射座設計,希望從源頭解決...

吳青陽醫師的豐富經歷
- 2011 台灣胸腔暨心臟血管外科醫學會 新秀論文獎
- 2012 台灣胸腔暨心臟血管外科醫學會 理事長論文獎
- 2014 台灣血管外科學會 智慧深耕獎
- 2015 台灣血管外科學會 智慧深耕獎
- 2016 亞洲胸心外年會 AATS Graham Award
- 2020 台灣胸腔暨重症醫學會 年度最佳論文
- 2021 台灣胸腔暨心臟血管外科醫學會 理事長論文獎
- 2023 全球植入式注射座置放共識會議
肺癌手術醫師即刻諮詢處理肺癌問題
衛教影片
什麼是植入式注射座?
植入式注射座的分類方式可以從導管材質,功能上可否承受高壓注射,注射座材質進行初步區分。從導管材質來看主要是可區分為矽膠...

醫護人員如何經由可承受高壓的植入式注射座打藥(顯影劑)
使用可承受高壓的植入式注射座的辨識以及穿刺程序說明...

植入式注射座的術後相關注意事項簡介
植入式注射座置放之後,基本日常生活所進行的活動都不受限制(吃飯,穿衣,睡覺,作家事,抱小孩等)。所需注意的動作與注射座的置放位置...

植入式注射座置放手術實際狀況
植入式靜脈注射座(即俗稱的人工血管)在臨床治療上主要作為一個可靠的靜脈注射通路。打個比方就是在病患身上置放一個隱型插座,用於腫瘤治療的注射針具就像插頭...